新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病百科
新生兒呼吸窘迫綜合征(neonatalrespiratorydistresssyndrome,NRDS)又名肺透明膜病(hyalinemiembranedisease,HMD)系指出生後不久即出現進行性呼吸困難、青紫、呼氣性呻吟、吸氣性三凹征和呼吸衰竭.主要見於早產兒,尤其是胎齡小於32~33周.基本特點為發育不成熟肺、肺表面活性物質缺乏而導致的進行性肺泡不張、肺液轉運障礙、肺毛細血管-肺泡間高通透性滲出性病變.
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病病因
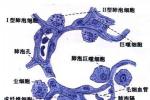
PS是由肺泡Ⅱ型上皮細胞分泌,其成分為糖5%、蛋白質5%一10%、脂類85%~90%.脂類中二棕櫚酰卵磷脂(DPPC)是起表面活性作用的主要物質.PS中可與磷脂結合的蛋白質稱為表面活性物質蛋白(surfactantprotein,SP),包括SP-A、SP-B、SP-C和SP-D,利於PS分佈並可增加其表面活性作用.PS於孕18-20周開始產生,緩慢增加,35~36周達肺成熟水平.PS覆蓋在肺泡表面,可降低其表面張力,防止呼氣末肺泡萎陷,保持功能殘氣量(functionalresidualcapamty,FRC),穩定肺泡內壓,減少液體自毛細血管向肺泡滲出.
早產是PS不足或缺乏的最主要因素,此外PS的合成受體液pH值、體溫、肺血流量和激素的影響,因此,圍生期窒息,低體溫,前置胎盤、胎盤早剝和母親低血壓所致的胎兒血容量減扒以及IDM由於其血中高濃度胰島素能拮抗腎上腺皮質激素對PS合成的促進作用等,均可誘發RDS.
由於PS不足或缺乏,肺泡表面張力增加,呼氣末FRC明顯減少,肺泡萎陷,肺順應性降佩吸氣時作功增加並且肺泡難以充分擴張,潮氣量和肺泡通氣量減少,導致CO2瀦留(呼吸性酸中毒).由於肺泡通氣量減少,而肺泡血流相對正常,通氣/血流值降低,引起缺氧,進而導致代謝性酸中毒.缺氧及混合性酸中毒使肺毛細血管通透性增高,液體漏出,肺間質水腫和纖維蛋白沉著於肺泡內表面形成嗜伊紅透明膜,使氣體彌散障礙,加重缺氧和酸中毒,進而抑制PS合成,形成惡性循環.
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病症状
出生時多正常,生後2~6小時(嚴重者生後即刻)出現呼吸窘迫,表現為呼吸急促(>60/分)、發紺、鼻扇、吸氣性三凹征和明顯的呼氣呻吟.呼氣呻吟是機體保護性反應,呼氣時聲門不完全開放,使肺內氣體瀦留,防止肺泡萎陷.呼吸窘迫呈進行性加重是本病特點.
嚴重時呼吸淺表,呼吸節律不整、呼吸暫停及四肢松弛.如出生12小時後出現呼吸窘迫,一般不考慮本病.體格檢查可見胸廓扁平,聽診呼吸音減低,可聞及細濕羅音.
恢復期由於肺動脈壓力降低,易出現導管水平的左向右分流即動脈導管開放.表現為喂養困難,呼吸暫停,水沖脈,心率增快或減慢,心前區搏動增強,胸骨左緣第2肋間可聽到收縮期或連續性雜音,嚴重者可出現心力衰竭.
一般生後第2、3天病情嚴重,由於3天後PS的合成和分泌自然增加,4~5天達正常水乳故3天後病情將明顯好轉.並發顱內出血及肺炎者病程較長.
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病检查
[輔助檢查]
1.實驗室檢查 ①泡沫試驗(foamtest):將患兒胃液(代表羊水)lml加95%酒精lml,振蕩15秒,靜置15分鐘後沿管壁有多層泡沫表明PS多可除外RDS,無泡沫表明PS少可考慮為RDS,兩者之間為可疑.其機理為PS利於泡沫形成和穩定,而酒精則起抑制作用.②卵磷脂/鞘磷脂(1ecithin/sphingomyeline,L/S)值:羊水或患兒氣管吸引物中L/S≥2提示“肺成熟",1.5-2可疑、<1.5為“肺未成熟";PS中其他磷脂成分的測定也有助於診斷.③血氣分析:同MAS.
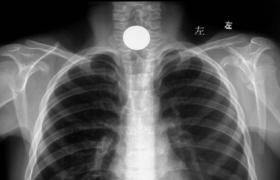
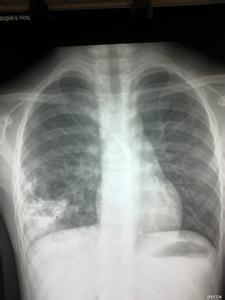
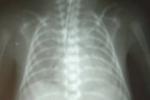
2.X線檢查 胸片表現較特異,對RDS診斷非常重要.①毛玻璃樣(groundglass)改變:兩肺呈普遍性透過度降低,可見彌漫性均勻一致的細顆粒(肺泡不張)網狀影.見於RIDS初期或輕型病例.②支氣管充氣征(airbronchograrn):在普遍性肺泡不張(白色)的背景下,呈樹枝狀充氣的支氣管(黑色)清晰顯示.RDS中、晚期或較重病例多見.③白肺(whitelung):整個肺野呈白色,肺肝界及肺心界均消失.見於嚴重RDS.動態拍攝X線胸片有助於診斷及治療效果的評估.
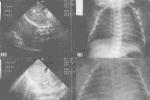
3.彩色Doppler超聲檢查 確診PPHN和動脈導管開放.
新生兒呼吸窘迫綜合征 新生兒呼吸困難綜合征 新生兒肺透明膜病预防
預防
①預防早產:加強高危妊娠和分娩的監護及治療;對欲行剖宮產或提前分娩者,應準確測GR頂徑和羊水中L/S值,以判定胎兒大小和胎肺成熟度.②促進胎肺成熟:對孕24~34周需提前分娩或有早產跡象的胎兒,出生48小時前給孕母肌註地塞米松或倍他米松,可明顯降低RDS的發病率和病死率.③預防應用PS:對胎齡<28~30周的早產兒,力爭生後30分鐘內常規應用,若條件不允許也應爭取24小時內應用.