膜性腎小球腎炎 膜性腎病
膜性腎小球腎炎 膜性腎病百科
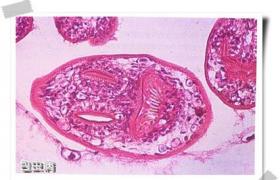
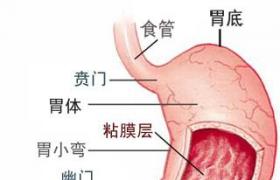
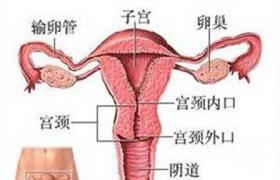
膜性腎小球腎炎(membranousglomerulonephritis)是臨床上以大量蛋白尿或腎病綜合征為主要表現,病理上以腎小球毛細血管基底膜均勻一致增厚,有彌漫性上皮下免疫復合物沉積為特點,不伴有明顯細胞增生的獨立性疾病.病理特點是腎小球基底膜上皮細胞下彌漫的免疫復合物沉積伴基底膜彌漫增厚.臨床以腎病綜合征(NS)或無癥狀性蛋白尿為主要表現.
膜性腎小球腎炎 膜性腎病
膜性腎小球腎炎 膜性腎病病因
病因學
本病為多病因所致,特發性膜性腎病約占成人腎病綜合征的50%左右,本節主要介紹特發性膜性腎炎,在診斷上需除外,伴發於其他各種原因的膜性腎病:
惡性實體腫瘤(20%):
在大於60歲的膜性腎病患者中,約22%的人存在惡性腫瘤,而癌性相關性腎炎中,最常見為膜性腎病占60%~70%,常見的腫瘤如:肺,乳腺,胃腸道,卵巢,腎細胞癌,淋巴瘤,白血病及類肉瘤等.
其他(10%):
伴隨的可有:糖尿病,結節病,甲狀腺炎,重癥肌無力,鐮狀紅細胞貧血,特發性血小板減少性紫癜,多發性結節性多動脈炎,壞疽性膿皮病及大皰性天皰瘡等.
藥物(20%):
青黴胺,金,巰甲丙脯酸等.
結締組織病(10%):
如幹燥綜合征,系統性紅斑狼瘡.
混合性結締組織病等.
感染抗原及某些寄生蟲:如瘧疾,血吸蟲等.
肝炎病毒:乙肝病毒所致乙肝相關性腎炎(HBV-ASGN),丙肝病毒性膜性腎病.
發病機理
本病為免疫復合物長期,緩慢沉積於上皮細胞下(又稱慢性免疫復合物沉積病),一般不引起炎癥細胞反應,而通過補體的終末成分C3b~C9是補體的攻膜系統,導致基底膜損傷,免疫熒光顯示有顆粒狀IgG,C3沉積於腎小球基底膜,Dixon等在動物實驗中,以每日2mg低劑量異性蛋白註入傢兔產生慢性血清病,循環免疫復合物沉積導致膜性腎病.
本病基底膜上皮側免疫復合物主要原位形成,抗原可為事先“植入”,也可是臟層上皮細胞表面糖蛋白與相應的抗體在上皮細胞表面形成免疫復合物,而脫落於基底膜上.
細胞介導的免疫功能障礙亦是本病的免疫學特征之一,有資料提示:尤其在腎病綜合征發作期,T淋巴細胞亞群的異常,如CD4,CD8細胞的百分數和絕對值異常,前者偏高,後者減少.
原發性膜性腎病與免疫遺傳學標證明顯相關;歐洲如英國,德國,西班牙及芬蘭等國原發性膜性腎病病人HLA-DR3檢出率顯著增高,美國原發性膜性腎病病人顯示B細胞抗原MT2,日本原發性膜性腎病患者HLA-DR2檢出率明顯高,美國,英國本病患者有B18-BfF1-DR3單型陽性者往往較其它類型預後差.
膜性腎小球腎炎 膜性腎病
膜性腎小球腎炎 膜性腎病症状
如在成人以大量蛋白尿為主要表現,尤其是腎病綜合征者,應想到本病的可能,而本病的確診主要靠腎活檢病理學,在診斷後,尚應區別原發性抑或繼發性.
①早期膜性腎病應與輕微病變或局灶性腎小球硬化鑒別:有時在光鏡下不能區別,主要靠腎組織的電鏡學檢查.
②除外其他繼發性原因所致的膜性腎病:如自身免疫性疾病系統性紅斑狼瘡等;可作ANA,抗ds-DNA抗體,Sm抗體,RNP及血清補體等,同時結合臨床表現;乙肝相關性膜性腎病:除乙肝病史及血清免疫學標記外,主要靠腎組織中有HBsAg免疫復合物沉積或HBV-DNA方可確診;在60歲以上的老年人表現為難治性腎病綜合征,應作各種有關影象學檢查,以除外惡性腫瘤相關性膜性腎病.
③有否合並癥:如在臨床上出現肺栓塞,急性腰腹痛,難以解釋的血尿,蛋白尿增加,急性腎功能損害伴單或雙側腎體積增大等應高度懷疑腎靜脈血栓形成,應作影像學檢查,計算機斷層掃描(CT),B超或多普勒超聲血流圖,腎靜脈造影術等檢查,目前臨床上應用最廣的是經皮股靜脈穿刺選擇性腎靜脈造影術,若發現血管充盈缺損或靜脈分支不顯影即可確診,若僅觀察到某一局部造影劑引流延遲也應懷疑該部位有小血栓存在,慢性型尤其發生在左腎時,有時還能見到側支循環.
膜性腎小球腎炎 膜性腎病
膜性腎小球腎炎 膜性腎病检查
本病的確診主要靠腎活檢病理學.
1.鏡檢
通過尿蛋白定性,尿沉渣鏡檢,可以初步判斷是否有腎小球病變存在.
2.尿常規檢查
尿色一般無異常,尿蛋白一般量不多,尿沉渣中白細胞增多(急性期常滿佈視野,慢性期於5個/高倍視野),有時可生白細胞管型.
3.尿細菌檢查
當尿中含大量細菌時,因尿沉渣塗中作革蘭染色檢查,約90%可找到細菌.此法簡單,陽性率高.
4.尿細胞計數
近年多采用1小時計數法,認為較12小時尿沉渣計數準確和簡便.其標準是白細胞數大於30萬個/小時為陽性,小於20萬個/小時可認為屬於正常范圍,介於20~30萬個/小時應結合臨床判斷;紅細胞大於10萬個/小時為陽性.
膜性腎小球腎炎 膜性腎病预防
1.註意休息,避免勞累,預防感染,飲食以低蛋白為主,註意補充維生素.避免應用損害腎臟的藥物.
2.在藥物治療期間,每1~2周門診復診,觀察尿常規,肝、腎功能,兒童患者應註意生長發育情況,以指導療程的完成.
3.活動性病變控制後及療程完成後,應重復腎活檢,觀察腎組織病理改變情況,判斷是否存在慢性化傾向,以便及時采取措施.
4.註意保護殘存腎功能,糾正使腎血流量減少的各種因素(如低蛋白血癥、脫水、低血壓等)以及預防感染,都是預防中不可忽視的重要環節.對於影響病人療效和長期預後的並發癥,應積極給予治療:
(1)感染:激素治療易發生感染,一旦發現應及時選用對致病菌敏感、強效且無腎毒性的抗生素積極治療,有明確感染灶者應盡快去除.
(2)血栓及栓塞並發癥:一般認為,當血漿白蛋白濃度低於20g/L時,提示存在高凝狀態,即應開始預防性抗凝治療.抗凝藥一般應持續應用半年以上.抗凝及溶栓治療時均應避免藥物過量導致出血.
(3)急性腎衰竭:腎病綜合征並發急性腎衰竭如處理不當可危及生命,若及時給予正確處理,大多數病人可望恢復.