先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒百科
梅毒(syphilis)是一種由梅毒螺旋體(treponemapallidum)引起的全身感染性疾病,可分為先天和後天梅毒兩種.後天梅毒(獲得性梅毒),性接觸是其主要的傳播途徑,臨床經過可分3期.先天梅毒(congenitalsyphilis)又稱胎傳梅毒(prenatalsyphilis),病原體在母體內通過胎盤途徑感染胎兒,可引起死產、早產,妊娠梅毒對胎兒的有害風險較正常孕婦高2.5倍.妊娠合並梅毒其圍產兒病死率高達50%.是一種嚴重影響嬰幼兒身心健康的疾病.
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒病因
先天因素(45%):
梅毒螺旋體易通過胎盤感染胎兒,導致先天性梅毒.梅毒螺旋體可以在妊娠4個月後由於絨毛膜細胞滋養層的萎縮,通過胎盤使胎兒受染,近幾年通過電子顯微鏡檢查發現,梅毒螺旋體在妊娠早,中,晚期均能通過胎盤感染胎兒.
發病機制
人群對梅毒普遍易感,至今對梅毒的致病機制仍不十分清楚,梅毒螺旋體自母體內通過胎盤進入胎兒體內後,在胎兒的肝,脾,腎上腺等內臟組織中大量繁殖,釋放入血,可引起皮膚,黏膜,骨骼,血液,內臟等病變,嚴重者可致流產,早產,死產,主要病理改變有血管內皮細胞腫脹,增生,致管腔閉塞,遠端局部壞死或幹酪樣改變,或纖維組織增生形成瘢痕,使器官結構和功能受損.
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒症状
1.早期先天梅毒
其發病癥狀相當於後天二期梅毒.
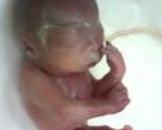
(1)一般表現:嚴重的病例出生時可早產,出現肝脾腫大,全身皮損,貧血,血小板減少等表現;也有出生時表現正常或僅有低出生體重,在生後3周左右出現臨床癥狀,表現為發育,營養差,體重不增,消瘦,反應低下,皮膚皺褶,老人貌,發熱,貧血,病理性黃疸,血小板減少等表現.
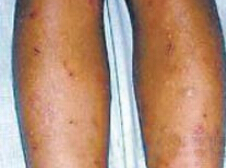
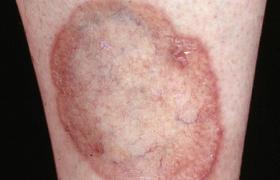
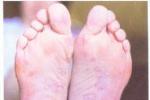
(2)皮疹:皮疹與後天二期梅毒相似,常見斑疹,丘疹,皮疹數目多,分佈廣,不痛不癢,且有多種形態:
①斑疹(玫瑰疹):多見於肢端掌蹠部,呈深紅色或銅紅色,在口周,唇周和肛周者常呈放射狀糜爛,愈合後形成特征性的放射狀瘢痕,具有診斷意義.
②丘疹性梅毒疹:可發生於全身各處.
③扁平濕疣型:是丘疹性梅毒疹發生於潮濕易磨損部位,融合而成的特殊形態,多見於肛周和外生殖器部位,稍高出皮面,界限清楚,可有糜爛及滲出物,含有大量梅毒螺旋體.
④梅毒性天皰瘡較常見,多在掌蹠部發生豌豆大小膿皰,基底呈暗紅色或銅紅色,破潰後糜爛,有特征性.
(3)鼻炎:梅毒性鼻炎在黏膜損害中最常見,可見鼻黏膜肥厚,腫脹,有漿液性或膿血性分泌物及結痂,致鼻腔狹窄,堵塞,患兒呼吸及吸吮困難,為先天性梅毒的特征之一,嚴重者可使鼻骨和鼻軟骨受損致鼻根下陷形成馬鞍鼻.
(4)骨骼損害:以骨,軟骨炎及骨膜炎最常見,骨髓炎及骨膜炎引起肢體劇烈疼痛而使肢體呈假性癱瘓.
(5)其他:肝脾腫大,病理性黃疸和全身淋巴結腫大,淋巴結以肱骨滑車上淋巴結腫大最顯著,還可有低蛋白血癥,全身水腫,毛發脫落,脈絡膜視網膜炎等.
2.晚期先天梅毒
晚期先天梅毒表現在新生兒期較少見,多發生於2歲以後,最常發生於7~15歲,其表現與後天三期梅毒相似,可分為2組:
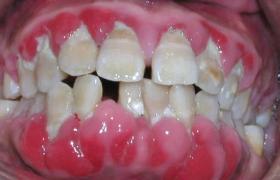
(1)永久性標記:為早期(包括在母親子宮內)或晚期病變對身體發育造成的損害所遺留,已無活動性,但具有特征性,如前額圓凸,佩刀脛(脛骨中部前緣骨膜增厚),特征性的郝秦生齒(Hutchinson齒,上切牙下緣狹窄有半月形凹陷),桑葚齒,馬鞍鼻,口腔周圍放射狀皸裂和瘢痕,鎖胸骨關節質肥厚及視網膜炎等.
(2)活動性損害:具有活動性損害所致的臨床表現,包括實質性角膜炎(單側/雙側角膜深在性浸潤,角膜混濁,影響視力),神經性耳聾,腦脊液異常變化,肝脾腫大,鼻或腭樹膠腫,關節積水,骨膜炎,指炎及皮膚黏膜損害,中樞神經系統受累在早期較少見,可有腦膜腦炎或腦積水,腦脊液中細胞數增多,蛋白升高,梅毒血清反應陽性,晚期神經梅毒罕見.
3.先天潛伏梅毒
先天梅毒未經治療,無臨床癥狀,血清反應陽性,年齡小於2歲者為早期,大於2歲為晚期先天潛伏梅毒.

先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒检查
1.梅毒螺旋體檢查:取皮膚或黏膜破損的分泌物直接塗片,用暗視野顯微鏡檢查梅毒螺旋體.
2.非梅毒螺旋體血清試驗:
(1)性病研究實驗室(venerealdiseaseresearchlaboratory,VDRL)試驗:以血擬脂作抗原檢測患者血清中的抗體,此試驗易於操作,出結果快,敏感性高,非特異性,有假陽性,可用於大規模篩查.
(2)快速血漿反應素(rapidplasmaregin,RPR)環狀玻片試驗:是VDRL試驗的改良法,因加有高純度的膠體碳,試驗時試劑與陽性血清反應產生黑色凝集,容易判斷結果,優缺點同上.
(3)梅毒螺旋體血清試驗:以梅毒螺旋體作為抗原檢測血清中的特異性抗體,可用於肯定診斷.
①熒光螺旋體抗體吸收(fluorescencetreponemalantibodyabsorption,FTA-ABS)試驗:一般在感染早期即可陽性,假陽性率僅0.18%~0.26%,缺點是抗梅毒治療後陽性仍可保持10年之久,不能作為療效判斷指標.
②梅毒螺旋體血凝試驗(TPHA-TP):梅毒確診試驗,但不能用於判斷再感染和復發的指標.
③梅毒螺旋體IgM型抗體的測定:感染2周後血清中即可測得IgM抗梅毒螺旋體抗體,嬰幼兒可自母體獲得IgG,VDRL和TPHA均可呈假陽性,因此檢測梅毒特異性IgM抗體,對診斷先天梅毒有較大價值,先天梅毒治療後可轉陰,再感染時又可變陽性,可作為療效判斷和在感染的診斷指標.
B超,CT和X線攝片等檢查.
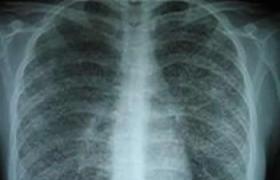
X線檢查:骨片可見幾層骨膜下新骨,骨膜層狀增生,骨幹骺端骨質疏松破壞,骨炎,骨膜炎,胸片見肺部炎性浸潤.
先天性梅毒 胎傳梅毒 先天梅毒 遺傳梅毒预防
99%的病例在孕期經過適當的治療,母親和胎兒均能痊愈.但是,一些病例在孕期治療太晚,雖然能消除感染,但是在生後仍留有梅毒的癥狀出現.
產前進行常規STS檢測,並對在孕期患其他性傳播疾病的母親作重新檢查以及對感染的孕婦作適當的治療等可大大降低先天性梅毒的發病率.當作出先天性梅毒的診斷時,傢族其他成員也應作梅毒感染的常規體檢和血清學檢查.隻有在血清學試驗仍然陽性時,才有必要對再次懷孕的母親進行重新治療.經適當治療後的婦女仍保持血清學試驗陽性,可能發生瞭再次感染,需重新治療.母親雖無損害的體征且血清學試驗陰性,但與梅毒患者有過接觸也應予以治療,因為她們有25%~50%的機會在血清學試驗陽性前受到梅毒感染.
1.加強防治宣傳教育:對梅毒進行全面的系統監控,加強防治宣傳教育.
2.加強婚前,產前檢查:應常規作梅毒血清試驗.
3.驅梅治療:凡是可疑梅毒妊娠婦女,首次產前應作VDRL試驗,定期作血清血檢查,如果確診應行驅梅治療,必要時中止妊娠.
4.定期隨訪檢查:對於梅毒高危新生兒,定期隨訪檢查,早發現早治療.