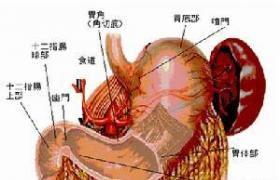
先天性巨結腸 Hirschsprung′s discase 腸管無神經節細胞癥治疗
先天性巨結腸的治療包括保守治療和手術治療,一旦確診,遲早均需進行巨結腸根治術才能解除癥狀.保守治療適應於臨床表現尚輕、診斷未完全明確以及手術前準備等,主要方法有:用肥皂糊、開塞露等刺激肛門直腸,必要時可以用溫生理鹽水灌腸引起患兒排便.手術治療包括過渡性手術(腸造口術)和確定性手術.腸造口術一般用於並發小腸結腸炎、腸穿孔或全身營養狀況較差無法耐受大手術的患者,經治療一般情況好轉後再行根治性手術.根治性手術要徹底切除病變處狹窄腸段,重新恢復腸道連續性.由於手術技術和監護水平提高,出生後6個月甚至更早的先天性巨結腸患兒也能安全接受根治性手術,從而避免瞭小腸結腸炎、營養不良等並發癥的發生.此外,術後還應訓練患兒排便習慣,並在醫生指導下定期擴肛,以鞏固遠期療效.
先天性巨結腸 Hirschsprung′s discase 腸管無神經節細胞癥饮食
攝入一些高纖維素以及新鮮的蔬菜和水果,營養均衡,包括蛋白質、糖、脂肪、維生素、微量元素和膳食纖維等必需的營養素,葷素搭配,食物品種多元化,充分發揮食物間營養物質的互補作用.
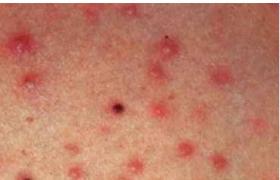
先天性巨結腸 Hirschsprung′s discase 腸管無神經節細胞癥并发症
小腸結腸炎及腸穿孔是先天性巨結腸的常見並發癥,亦是引起死亡最多見的原因,有文獻統計有20%~50%的病兒並發小腸結腸炎,其病死率約30%,腸炎可以發生在各種年齡,但以3個月以內嬰兒發病率最高,90%的腸炎病例發生於2歲以內,以後逐漸減少,即使在根治術後或結腸造瘺術後亦偶有出現結腸炎者,Shono報道術後發生腸炎者占61%而多見於Boley手術後,Soaue報道Sweorson術後腸炎占11.6%,Ikeda報道術後腸炎占33.7%,Soalce術後為19.5%,Boley術後12.1%,因此術後預防治療腸炎成為重要課題,有作者統計先行造瘺術而後發生腸炎者,病死率可以降低,引起腸炎的原因和機制至今尚不十分明瞭,近10年來對其療效也無顯著改進,許多學者提出小腸結腸炎可能有以下幾個原因:
1.腸梗阻Swenson最早提出腸炎是由於梗阻所致,無神經節細胞腸管痙攣狹窄,缺乏蠕動功能,因而促使腸炎發生,所以國外均主張HD一經診斷立即造瘺,但這一理論不能解釋造瘺術後梗阻已經解除仍有腸炎發生.
2.細菌毒素巨結腸病人大便瀦留,細菌大量繁殖,菌群失調,1986年Thorns等用梭狀芽孢桿菌抗血清法,檢查13例合並腸炎患兒,其中54%有細菌毒素存在,而非巨結腸排稀便者12例,僅1例毒素陽性,並且在此13例患兒糞便中分離出梭狀芽孢桿菌10例占77%,這些結果均說明梭狀芽孢桿菌與腸炎產生有密切關系,由於細菌毒素的侵襲腸壁血管,使血管通透性增加,大量液體滲出流入腸腔,造成水瀉,腹脹,毒素吸收後出現高熱(39~40℃),病兒進而產生敗血癥,休克衰竭,DIC,腸穿孔等而死亡.
3.過敏反應HD小腸結腸炎,無論手術與否均可發生,常常病情兇猛,發展迅速,有的患兒即使一直住在醫院進行細心的洗腸補液,甚至術後亦可突然發病而死亡,所以有學者指出,這些患兒是由於腸黏膜對某些細菌抗原有超敏反應,加之細菌侵入而發生敗血癥死亡.
4.局部免疫功能低下腸黏膜屏障由3層保護層組成:
①細胞前保護層:主要由杯狀細胞分泌黏液所形成的一道物理屏障及正常菌叢形成的微生物屏障和分泌型lgA形成的保護膜;②腸細胞保護層:由腸細胞及多糖蛋白復合物構成;③細胞後保護層:由細胞下結締組織,毛細血管和淋巴管共同構成,近年來有人提出小腸結腸炎系局部免疫損害所致,金子十郎研究證實巨結腸嚴重腸炎時,結腸局部產生IgA細胞數目和分泌量均明顯減少和降低,腸壁的IgA系統也有下降趨勢,免疫球蛋白IgA在腸道中起著一種天然的保護膜作用,雙體IgA才能結合補體,固著於革蘭陰性桿菌後,被IgA所活化的補體系統使溶菌酶能消化細菌包壁上的黏多糖,單體IgA亦能通過淋巴管從固有層進入血流,在腸道感染時可以使血清中的IgA增高,巨結腸發生腸炎時破壞瞭正常的免疫反應,因而導致腸炎反復發作,這些患兒抵抗力低下也容易發生上呼吸道感染,有人在研究PL鼠腸炎時亦發現患鼠局部免疫球蛋白產生細胞明顯低於對照組,同時發現中性黏蛋白及磷黏蛋白耗盡而且杯狀細胞有絲分裂活動很低,病鼠缺乏磷酸鹽可能導致對細菌的敏感性,Teitelbaum亦報道患鼠在發病時局部免疫球蛋白Ig和白蛋白均明顯下降,上述研究結果均可提示腸炎的發生與局部免疫有關,然而這些局部免疫的缺陷是原發而導致腸炎的發生,抑或繼發於腸炎尚有待進一步證明.
腸炎發生時進行結腸鏡檢查,可以見到黏膜水腫,充血以及局限性黏膜破壞和小型潰瘍,輕擦也容易出血,病變加重時向肌層發展,出現腸壁全層水腫,充血,增厚,在巨大病灶的漿膜層可見有黃色纖維膜覆蓋,如病變進一步發展即可發生腸穿孔,並導致彌漫性腹膜炎,其病理檢查可見隱窩膿腫,變性,絨毛炎性細胞浸潤以及淋巴濾泡增生,1994年Kobayashi用單抗檢測細胞內黏分子(ICAM-1),以瞭解其在HD合並腸炎中的作用,結果發現腸炎時黏膜下血管上皮均可見到明顯著色,而對照組則很少見到,ICAM-1能誘導炎癥時許多組織的白細胞浸潤,且誘導各種細胞出現炎性激素,如幹擾素,白細胞介素-1及腫瘤壞死因子,它在白細胞的黏著及調節血管外白細胞起著重要作用,因此即使在腸炎發作間隙或未出現前,如果ICAM-1顯色表明有腸炎發生的危險.
有嚴重腸炎時,患兒有頻繁嘔吐,水樣腹瀉,高熱和病情突然惡化,腹部異常膨脹並呈現脫水癥狀,進而發生呼吸困難,衰竭,全身反應極差,少數病兒雖未出現腹瀉,當進行肛門指檢或插入肛管時迅即見有大量奇臭糞水及氣體溢出,腹脹可隨之消減,但不久又行加重,小腸結腸炎往往病情兇險,治療若不及時或不適當可導致死亡.
由於腸炎時腸腔擴張,腸壁變薄缺血,腸黏膜在細菌和毒素的作用下產生潰瘍,出血甚至穿孔形成腹膜炎,腸炎並發腸穿孔病死率更高,尤其是新生兒,可高達70%~80%.
5.水中毒水中毒多見於乳幼兒,此外,新生兒期用大量低滲鹽水洗腸,輸液過量或過快;年長兒先天性巨結腸,伴有慢性營養不良,低蛋白血癥,常有細胞性或間質性水腫,在洗腸或輸液不當時,也容易發生水中毒,急性水中毒主要累及腦,心,肺,腦水腫癥狀為惡心,嘔吐,昏迷或抽搐;也可出現心力衰竭或肺水腫,為預防水中毒,要嚴格控制輸液量;洗腸時用等滲鹽水,不能用肥皂水等低滲液體;要用虹吸法,不得用灌腸法洗腸.